Die nordrhein-westfälischen Krankenhäuser:
Immer da, wenn es ernst wird
Positionen zur Bundestagswahl 2025
Wenn´s drauf ankommt: 299.000 sind für 18 Millionen da
 © v.o.n.u. v.l.n.r.: Africa Studio – stock.adobe.com/alfa27 – stock.adobe.com/KirylLis – stock.adobe.com/Photographee.eu – stock.adobe.com
© v.o.n.u. v.l.n.r.: Africa Studio – stock.adobe.com/alfa27 – stock.adobe.com/KirylLis – stock.adobe.com/Photographee.eu – stock.adobe.com
Wir sichern die Daseinsvorsorge für rund 18 Millionen Menschen in Nordrhein-Westfalen. Die rund 330 NRW-Krankenhäuser haben mit der neuen Krankenhausplanung in NRW gezeigt: Sie sind reformbereit, und sie sind reformfähig. Hier in NRW haben Teamgeist und das gemeinsame Ziel, eine qualitativ hochwertige und zukunftssichere Patientenversorgung auf Basis von Leistungsgruppen und Bedarfsprognosen zu gewährleisten, diesen Prozess geprägt. Vertrauen im Umgang, Transparenz in den Entscheidungen: NRW kann beispielgebend für den Bund sein.
Aus Sicht der Krankenhäuser ist dies ein krasser Gegensatz zur Gesundheitspolitik der Bundesregierung in den vergangenen drei Jahren: Es gab auf der Bundesebene bis heute keinen Dialog, die Krankenhausreform wurde letztlich über die Köpfe der Praktikerinnen und Praktiker hinweg durchgesetzt. Und das ohne die Auswirkungen auf die Patientinnen und Patienten zu analysieren und der Öffentlichkeit transparent zu machen. Ohne Gehör bleiben bisher die Krankenhäuser auch in ihrer historischen Defizitkrise, ein noch immer wachsendes Milliarden-Minus führt längst zu Einschränkungen für die Patientinnen und Patienten. Die krisenresiliente Daseinsvorsorge in NRW, in Deutschland ist gefährdet.
Darum müssen wir reden. Darüber möchten wir mit Ihnen sprechen.
Die bundesweite Krankenhausreform
- schafft keine Entökonomisierung,
- schafft keine Entbürokratisierung,
- schafft keine Versorgungssicherheit,
- schafft neue Bürokratie.
Die nächste Bundesregierung muss schnell entscheidende Korrekturen vornehmen, damit die Krankenhäuser weiterhin verlässlich für die Patientinnen und Patienten da sein können, wenn sie gebraucht werden.
Konkrete Forderungen der nordrhein-westfälischen Krankenhäuser
Den Krankenhäusern ist bewusst, dass die Vielzahl der Krisen die nächste Bundesregierung enorm fordern wird. Diese Krisen verlangen aber nach einer resilienten und verlässlichen Daseinsvorsorge. Nach der Bundestagswahl muss die kommende Bundesregierung darum schnell
- die seit drei Jahren anwachsende historische Defizitkrise für die Krankenhäuser beenden,
- praxisferne und riskante Regelungen in der Krankenhausreform korrigieren,
- eine an der Versorgung der Menschen orientierte Krankenhausfinanzierung schaffen.
Wichtig ist dabei ein Wechsel in der politischen Kultur: Die Krankenhäuser erwarten, dass die politischen Entscheidungsträgerinnen und -träger im Bund ihnen endlich zuhören und sie ernst nehmen.
Im Folgenden erläutern wir Ihnen die bedeutendsten Forderungen:
1. Defizitkrise beenden
2. Krankenhausfinanzierung neu aufstellen
3. Krankenhausreform praxisgerecht nachbessern
4. Bürokratie konsequent abbauen
5. Ambulantisierung voranbringen
Wir sind Daseinsvorsorge
Kontaktmöglichkeiten
Laden Sie sich hier unsere Broschüre zur Bundestagswahl 2025 herunter, mit allen Forderungen der NRW-Krankenhäuser und weiteren Informationen:
- Die nordrhein-westfälischen Krankenhäuser: Immer da, wenn es ernst wird. Positionen zur Bundestagswahl 2025 [PDF, 2,23 KB]
1. Defizitkrise beenden
 © bluedesign – stock.adobe.com
© bluedesign – stock.adobe.com
Seit nunmehr drei Jahren erleben die Krankenhäuser eine historische Defizitkrise. Das bedeutet: Sie erhalten für die Versorgung der Patientinnen und Patienten nicht die tatsächlichen Kosten vergütet. Die seit dem russischen Überfall auf die Ukraine zeitweise massiv gestiegene Inflation hat sich auf medizinische Güter, auf Energiekosten, die Verpflegung und alle anderen Bereiche im Krankenhaus niedergeschlagen. Doch können die Kliniken ihre Preise nicht selbst anheben, sie sind auf ein gesetzliches System angewiesen. Es wäre deshalb Sache der Bundesregierung gewesen, die Rahmenbedingungen so anzupassen, dass die Krankenkassen die tatsächlichen Kosten für die Behandlung ihrer Versicherten übernehmen. Weil die Ampel-Koalition diesen Schritt trotz vieler Aufforderungen – auch von allen 16 Bundesländern – stets verweigert hat, ist allein für die NRW-Krankenhäuser bisher ein Defizit von rund drei Milliarden Euro aufgelaufen.
Diese Verluste haben die Reserven der Träger weitgehend aufgebraucht. Viele Krankenhäuser stellen inzwischen die defizitären Abteilungen zur Disposition, weil sie keinen Finanzpuff er mehr haben, um etwa die Geburtshilfe oder die Kinder- und Jugendmedizin zu subventionieren. Die unkontrollierte Erosion der Daseinsvorsorge hat damit längst begonnen, weil die Ampel-Koalition bewusst nicht gehandelt hat. Angesichts zunehmender Krisen ist das mehr als leichtsinnig.
Mitten in dieser historischen Defizitkrise hat die Neuordnung der Krankenhauslandschaft in NRW begonnen. Mit Sachverstand und vor allem einem Blick für die Versorgung der Patientinnen und Patienten. Dieser Prozess darf nicht leichtfertig gefährdet werden. Verantwortungsvolle Politik auf Bundesebene muss darum sicherstellen, dass die Daseinsvorsorge nicht weiter destabilisiert wird.
Fakten
- Rund 90 Millionen Euro zahlen die NRW-Krankenhäuser jeden Monat ohne entsprechende Refinanzierung, um die Patientinnen und Patienten zu versorgen.
- In drei Jahren Defizitkrise ist das Minus auf drei Milliarden Euro angewachsen.
- NRW hat mehr als 60 Prozent freigemeinnützige Träger, denen das Geld ausgeht. Die Kommunen als Träger müssen ihren Haushalt mit Millionen-Zahlungen belasten. Auch private Krankenhäuser stehen unter Druck, und das Defizit der Universitätskliniken steigt weiter.
- In NRW haben CDU, SPD und Grüne einen Inflationsausgleich gefordert und dazu eine Bundesratsinitiative möglich gemacht. Darauf hat die bisherige Bundesregierung nicht reagiert.
- Die Zahl der Klinik-Insolvenzen steigt, Krankenhäuser kürzen ihr Leistungsangebot, um wirtschaftlich überleben zu können.
Forderungen
- Der neue Bundestag muss schnellstens eine Brückenfinanzierung für die Krankenhäuser auf den Weg bringen, sonst droht ein schwerer Strukturbruch für die Krankenhausversorgung.
- Eine neue Bundesregierung muss die Krankenhäuser im Rahmen der Neustrukturierung langfristig stabilisieren und immun gegen Krisen machen.
- Krankenhäuser bieten nur Schutz in Krisen, wenn sie nicht Opfer von Krisen werden.
2. Krankenhausfinanzierung neu aufstellen
 © laliz – stock.adobe.com
© laliz – stock.adobe.com
Die Krankenhäuser erhalten für viele Behandlungen keine kostendeckende Vergütung. Gerade notwendige Abteilungen wie Geburtshilfen, Kinder- und Jugendmedizin oder Palliativmedizin sind oft unterfinanziert. Mit den Erlösen aus anderen Bereichen konnten diese Lücken bisher oft geschlossen werden. Doch diese Spielräume hat die Defizitkrise zunichte gemacht. Die Folge: Krankenhausträger müssen überlegen, wie lange sie noch defizitäre Abteilungen subventionieren können. Plötzlich geht es darum, diese Bereiche einzuschränken oder zu schließen, weil die Behandlungen ein Minus bringen. Das widerspricht dem Gedanken der Daseinsvorsorge, die eine umfassende Versorgung der Patientinnen und Patienten gewährleisten soll. Eine wirklich nachhaltige Finanzierung der Krankenhäuser muss sich deshalb künftig daran orientieren, was bedarfsnotwendig ist.
Die Krankenhausreform der alten Bundesregierung ändert zwar das Finanzierungssystem, aber sie erfüllt diesen Anspruch nicht. Die Vorhaltevergütung sichert keine Versorgungsstrukturen unabhängig von der Fallzahl. Sie schafft in Verbindung mit den neu eingeführten Mindestfallzahlen sogar neue Unsicherheiten gerade für kleinere und ländliche Krankenhäuser. Und sie schafft neue Bürokratie. Sie löst aber nicht die finanziellen Probleme.
Ein wirkliches Vorhaltekostenkonzept müsste die Kliniken krisenfest machen: Daseinsvorsorge absichern, die wir vor Ort brauchen.
Fakten
- Defizitäre Abteilungen werden nicht ausreichend finanziert. Der verstetigte Zuschlag für Geburtshilfe und kinder- und jugendmedizinische Abteilungen von 420 Millionen Euro mindert nur das Minus. Das Geld wurde vorher bei den Krankenhausbudgets gestrichen.
- Krankenhausreform verteilt Budget nur um: Die Fallpauschalen werden aufgeteilt in Vorhaltepauschale und Behandlungspauschale. Beide bleiben fallzahlabhängig.
- Krankenhäuser profitieren laut Gutachten von Vebeto nicht von der Reform.
- Vorhaltepauschale bleibt bei Patientenzuwachs oder Patientenverlusten von unter 20 Prozent unverändert. Folgen: Anreiz zum kontrollierten Leistungsabbau statt Absicherung. Patientenzuwachs ohne volle Vergütung befeuert Wartelisten.
- Verlust von Leistungsgruppen ohne Kompensation destabilisiert kleine Kliniken.
Forderungen
- Ein reformiertes Finanzierungssystem muss den realen Versorgungsbedarf absichern. Leistungen wie Geburtshilfe oder Palliativmedizin dürfen kein Zuschussbetrieb mehr sein.
- Das unwirksame Konstrukt der Vorhaltepauschalen muss sofort ausgesetzt und grundlegend neu konzipiert werden.
- Übergangsweise kann das bestehende System von Zuschlägen erweitert werden, um Versorgungsstrukturen abzusichern.
- Krankenhäuser brauchen als wichtige Säule der Daseinsvorsorge schnellstens finanzielle Planungssicherheit.
3. Krankenhausreform praxisgerecht nachbessern
Die Krankenhäuser wollen zukunftsfähige Rahmenbedingungen. Wir brauchen die Versorgung entlang von Leistungsgruppen (LG), Qualitätsstandards und Bedarf statt nur nach Betten, die NRW-Krankenhausplanung macht es vor. Die Krankenhausreform des Bundes folgt diesem Vorbild, aber überfordert die Krankenhäuser durch praxisuntaugliche Vorgaben. Die Folgen dieser Reform sind aber für Krankenhäuser, Bürgerinnen und Bürger oder Kommunen nicht transparent: ein Experiment mit der Daseinsvorsorge.
 © Gorodenkoff - stock.adobe.com
© Gorodenkoff - stock.adobe.com
Was klar ist: Mindestfallzahlen je Leistungsgruppe als starre Größe, die ein Krankenhaus nicht unterschreiten darf, um auch im Folgejahr eine entsprechende Vorhaltevergütung zu erhalten, sind falsch. Bei Unterschreiten kann leicht die wirtschaftliche Basis eines Krankenhauses wegbrechen. Die Schließung einer Abteilung oder ganzen Klinik wären die Folge, die andere Häuser nicht auffangen können. Vor allem Häuser der Grundversorgung sind betroffen. Diese Konsequenz werden die Menschen hautnah spüren, weil Versorgungslücken, weite Wege und Wartelisten entstehen.
Die verschärften Vorgaben für Fachärzte kann kaum ein Krankenhaus erfüllen. Ein Beispiel: Das Krankenhausversorgungsverbesserungsgesetz (KHVVG) fordert, dass ein Krankenhaus – zusätzlich zu drei Fachärztinnen/-ärzten für die LG Allgemeine Innere Medizin und Allgemeine Chirurgie – drei weitere Fachärztinnen/-ärzte für spezifische internistische und chirurgische LG vorhalten muss, die für maximal drei spezifische LG eingesetzt werden können. Für jede weitere spezifische LG muss eine Vollzeitstelle geschaffen werden. Diese nichtwissenschaftlich begründete Regelung stößt an zwei Grenzen: Es fehlt grundsätzlich an Ärztinnen und Ärzten. Die Krankenhäuser bekommen für den höheren Personalaufwand kein zusätzliches Geld. Kliniken werden so aus der Daseinsvorsorge gedrängt.
Ähnliche Effekte wird die geplante Umverteilung der unteren 15 Prozent in der Onkochirurgie, der operativen Therapie bei Krebserkrankungen, zu Kliniken mit höheren Fallzahlen haben. Betroffene Häuser verlieren erst die Fallpauschale und – bei der turnusmäßigen Neuberechnung des Vorhaltebudgets – die Vorhaltepauschale für die umverteilten Fälle. Auch hier droht ein Verlust der wirtschaftlichen Basis. Dieser Mechanismus greift ohne Rücksicht auf den regionalen Bedarf der Patientinnen und Patienten.
Die praxisuntauglichen Vorgaben gefährden nicht nur die wirtschaftliche Grundlage der Krankenhäuser, sondern sind in dieser Form auch kein Ausdruck von Qualität. Ein eminent wichtiger Aspekt bleibt dabei unzureichend berücksichtigt: die Möglichkeiten von regionalen, medizinisch sinnvollen Kooperationen zwischen den verschieden ausgerichteten Krankenhäusern zur Sicherstellung einer guten Patientenversorgung trotz Fachkräftemangels.
Forderungen
- Das KHVVG muss schnellstens korrigiert werden.
- Die Länder mit ihrer Kenntnis der regionalen Gesundheitsversorgung müssen bei den Leistungsgruppendefinitionen und Zuordnung der Fälle an die einzelnen Krankenhausstandorte in der Verantwortung bleiben.
- Die Mindestfallzahlen je Leistungsgruppe sind zu streichen.
- Die wissenschaftlich nicht begründeten Kappungen in der Onkochirurgie müssen gestoppt werden.
- Die Vorgaben für Fachärztinnen und -ärzte müssen sich stärker am tatsächlichen Personalbestand und am regionalen Bedarf der Patientinnen und Patienten orientieren, notwendige Neueinstellungen finanziell unterfüttert sein.
- Kooperationen zwischen den Krankenhäusern müssen durch die Länder ermöglicht werden können.
4. Bürokratie konsequent abbauen
 © freshidea – stock.adobe.com
© freshidea – stock.adobe.com
Eine Pflegefachperson verbringt nach Zahlen des Deutschen Krankenhaus Instituts (DKI) im Schnitt 2,7 Stunden täglich damit, den gesetzlichen Nachweis- und Dokumentationspflichten nachzukommen. Wertvolle Zeit, die für den Dienst an der Patientin oder dem Patienten fehlt. Zu den bürokratischen Dauerbrennern zählen die Qualitätssicherung, der Personaleinsatz, das Abrechnungs- und Prüfsystem, die Sanktionsregelungen und das Entlassmanagement. Und es werden immer mehr kleinteilige Vorgaben, Dokumentationsverpflichtungen und Kontrollen. Neuester Bürokratie-Turbo der ehemaligen Ampel-Koalition:
Fachärztinnen und Fachärzte müssen minutengenau und nachprüfbar festhalten, wieviel Arbeitszeit sie für welche Leistungsgruppe eingesetzt haben.
Forderungen
- Kleinteilige Vorgaben, Dokumentationsverpflichtungen und Kontrollen müssen durch intelligente Anreizsysteme und realistische Zielvorgaben ersetzt werden.
- Die von Misstrauen geprägte Politik der zentralstaatlichen Überregulierung hat sich nicht bewährt. Notwendig ist ein komplett es Umdenken beim Thema Regulierung und Bürokratie.
- Alle Dokumentations- und Nachweisverpflichtungen, die den Krankenhäusern in den vergangenen Jahren ohne jeglichen Mehrwert auferlegt wurden, müssen konsequent abgeschafft werden.
5. Ambulantisierung voranbringen
Eine zunehmende ambulante Versorgung der Patientinnen und Patienten in den niedergelassenen Praxen und ebenso in den Krankenhäusern ist ein Schlüssel für die moderne und zukunftssichere Gesundheitsversorgung. Doch gerade da, wo auch infolge des kalten Strukturwandels kleine Kliniken und Grundversorger geschlossen werden, bestehen kaum Alternativen zu einer solchen sektorenübergreifenden Versorgung.
In Gebieten, in denen die niedergelassenen Ärztinnen und Ärzte die fachärztliche Versorgung nicht mehr sicherstellen können, müssen Krankenhäuser unterfüttert durch finanzielle Anreize diese Aufgaben übernehmen können. Dafür ist eine konsequente ambulante Öffnung der Krankenhäuser für diesen Bereich notwendig. Zur Umsetzung brauchen die Länder die Zuständigkeit für die dauerhafte ambulante Aufgabenzuweisung und müssen damit die Verantwortung für eine sektorenübergeifende Planung erhalten. Nur so kann die Versorgung der Patientinnen und Patienten Hand in Hand gehen.
Forderungen
- Die Krankenhäuser müssen konsequent für ambulante Leistungen geöffnet werden.
- Länder müssen für die sektorenübergreifende Versorgungsplanung verantwortlich sein.
- Die Versorgung mit Hybrid-DRGs (spezielle sektorengleiche Vergütung nach § 115f SGB V) muss mit adäquaten finanziellen Anreizen ausgestattet werden, um die bestehenden ambulanten Potenziale schnell realisieren zu können.
Wir sind Daseinsvorsorge
Ingo Morell, Präsident der Krankenhausgesellschaft Nordrhein-Westfalen (Foto: KGNW):
 © Christof Wolf/KGNW
© Christof Wolf/KGNW
Wir für NRW. 24/7 da und nah
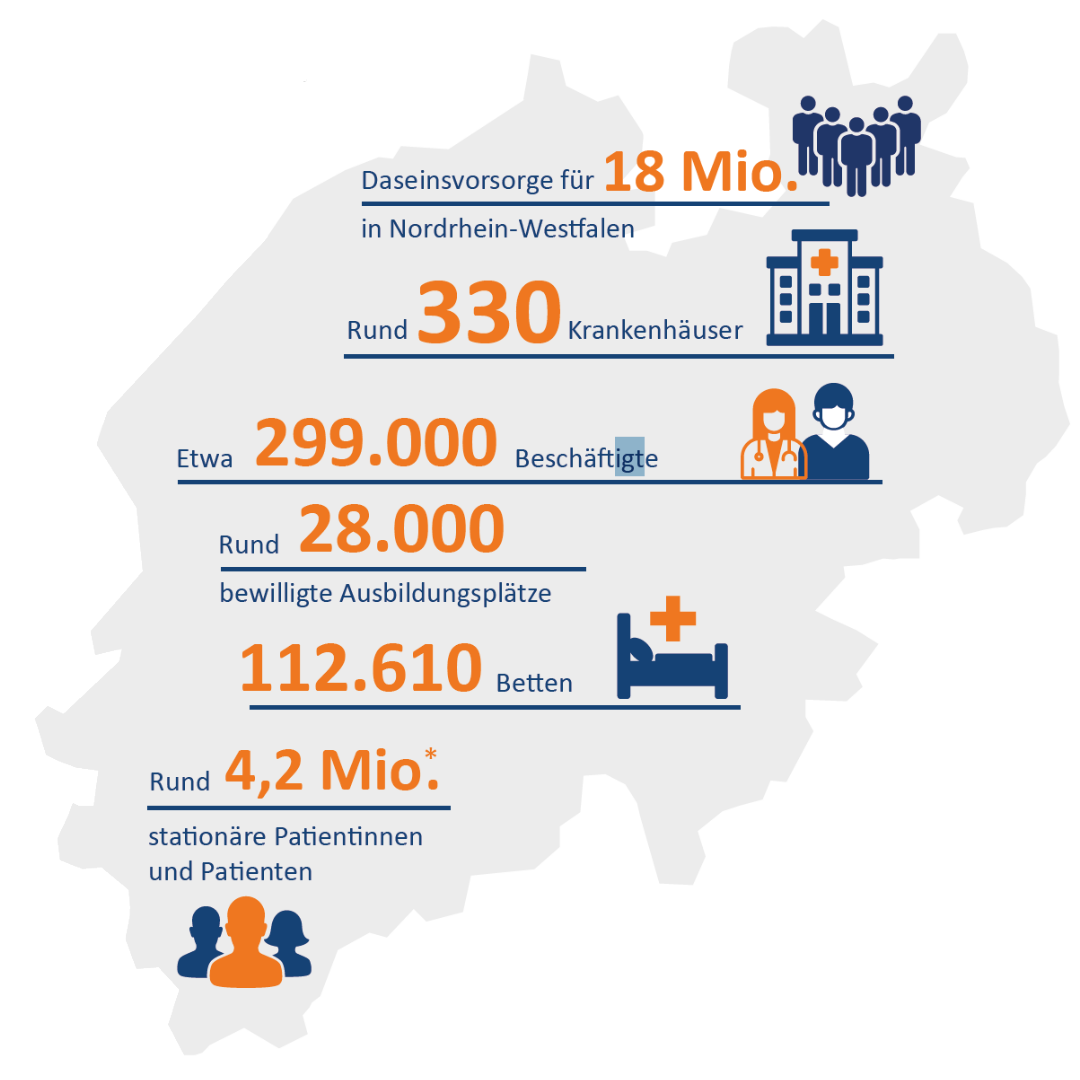 © KGNW
*Aktuelle Zahlen per 31.12.2023; Quelle: Destatis/Statistischer Bericht - Grunddaten der Krankenhäuser 2023
© KGNW
*Aktuelle Zahlen per 31.12.2023; Quelle: Destatis/Statistischer Bericht - Grunddaten der Krankenhäuser 2023
Mehr Infos und Kontaktmöglichkeit
Kontaktieren Sie uns gerne bei weiteren Fragen:
Hilmar Riemenschneider
+49 211 47819-70
hriemenschneider@kgnw.de
Gernot Speck
+49 211 47819-72
gspeck@kgnw.de
Michael Wacker
+49 211 47819-73
mwacker@kgnw.de
Anke Fröhlen
+49 211 47819-71
afroehlen@kgnw.de